
Опухоли головного мозга.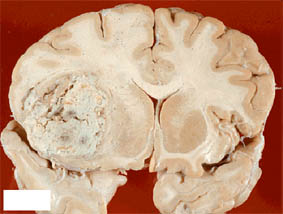
• Количество вновь выявляемых опухолей головного мозга составляет 10 - 15 случаев в год на 100 000 человек • Опухоли головного мозга составляют 6% всех новообразований в организме. К факторам риска, способствующим возникновению опухолей нервной системы относят перенесенную черепно-мозговую травму, некоторые производственные интоксикации, рентгеновское облучение головы в анамнезе, воздействие токов высокой частоты. Для опухолей нервной системы характерен половой диморфизм. Медуллобластомы и герминативные опухоли чаще встречаются у мужчин, а менингиомы и невриномы – у женщин. В основе опухолевого роста лежит повреждение генетического материала клетки, приводящее к нарушению контроля ее роста. Характер генетического дефекта (или дефектов) определяет вид опухоли. Гистологическая классификация опухолей.
1. Нейроэпителиальные опухоли (эпендимома, глиома, олигодендроглиома).2. Оболочечные опухоли (менингиомы). 3. Метастатические опухоли. 4. Опухоли гипофиза (аденомы гипофиза). 5.Опухоли черепных нервов (невринома слухового нерва и др.). 6.Сосудистые опухоли. 7.Дизэмбриогенентические. Понятие злокачественности в отношении к опухолям головного мозга.
1. По характеру клинического течения – все опухоли головного мозга злокачественные, т.к приводят к смерти вследствие гипертензии и дислокации головного мозга. Есть быстрорастущие опухоли (глиомы, метастазы, глиобластомы, аденокарциномы и др.) и относительно медленно растущие (менингиомы, аденомы и др.). Это деление опухолей головного мозга достаточно условно, т.к. немаловажное значение имеет и место роста опухоли.2. По гистологическому строению – в зависимости от гистологических признаков, выявляемых при микроскопии. Клиника опухолей головного мозга.
Одна из главных особенностей опухолей головного мозга состоит в том, что они развиваются в жестко ограниченном пространстве полости черепа, что рано или поздно приводит к поражению как прилежащих к опухоли, так и отдаленных от нее отделов головного мозга. Сдавление или разрушение за счет инфильтрации опухолью прилежащей к ней ткани головного мозга обусловливает появление первичных (так называемых очаговых, локальных, местных, гнездных) симптомов. Дисфункция относительно близко лежащих к опухоли мозговых структур, которая возникает вследствие отека, местных нарушений гемодинамики, некоторых видов дислокаций и других причин приводит к появлению дополнительной группы локальных симптомов. По мере прогрессирования заболевания могут появиться общемозговые симптомы, развивающиеся вследствие диффузного отека мозга, генерализации нарушений гемодинамики и появления внутричерепной гипертензии (внутричерепное давление у взрослого в норме при люмбальной пункции в положении лежа равно примерно 10-15 мм рт.ст. (120-190 мм водного столба). Однако, при локализации опухоли в “немой”, функционально малозначимой, зоне мозга такой последовательности возникновения симптомов может не быть, а заболевание дебютирует с общемозговых симптомов, при этом очаговые симптомы могут отсутствовать вообще. 1. Головная боль - чаще является общемозговым симптомом, но может быть и очаговым при опухолях головного мозга, связанных с богато иннервированной чувствительными волокнами твердой мозговой оболочкой.2. Рвота - чаще является общемозговым симптомом. 3. Нарушение зрения – встречается часто при аденомах гипофиза. 4. Нарушение функции черепных нервов – нарушение обоняния, нарушение движений глазных яблок, боль и/или онемение на лице, парез лицевой мускулатуры, снижение слуха, нарушение равновесия, нарушения глотания, вкуса и др. 5. Очаговые симптомы - выраженность и характер очаговых симптомов во многом определяется функциональной ролью зоны поражения (нарушение движений, параличи, нарушение чувствительности,эпилептические припадки, нарушение речи, интеллектуальные и психические расстройства, различные галлюцинации, нарушение зрения, гиперкинезы, боль, вегетативные и гормональные расстройства, нарушение координации). Всем пациентам с впервые возникшим эпилептическим припадком показана КТ или МРТ головного мозга для исключения объемного образования в головном мозге.. Клиническая картина внутричерепной гипертензии при медленном ее нарастании проявляется неопределенными, чаще “утренними” головными болями, нередко на высоте головной боли отмечается рвота. К самым ранним симптомам медленно прогрессирующей внутричерепной гипертензии у взрослых относятся удлинение венозной фазы кровообращения при флюоресцентной ангиографии глазного дна (капиллярная и артериальная фазы изменяются лишь при выраженном повышении давления в полости черепа), полнокровие вен, начальный отек диска зрительного нерва.
При дальнейшем прогрессировании внутричерепной гипертензии появляются нарушения психики, снижение памяти, нарастают изменения на глазном дне - определяется резко выраженный застой с проминированием дисков зрительных нервов в стекловидное тело, кровоизлияния, плазморрагии и белые очаги (вторичная атрофия) на глазном дне. К симптомам далеко зашедшей внутричерепной гипертензии относится появление обнубиляций зрения (периодическое затемнение зрения при изменении положения головы, небольших физических нагрузках). Диагностика опухолей головного мозга.
1. Тщательное неврологическое обследование, включая развернутое офтальмологическое исследование остроты, полей зрения и глазного дна. 2. Основное значение для выявления опухоли, ее топики, а порой и гистоструктуры имеют современные методы нейровизуализации – КТ (компьютерная томография) , МРТ (магнитно-резонансная томография) , ангиография и др., а также радиоизотопные методы и специальные нейрохирургические операции – стереотаксическая биопсия, вентрикулоскопия. 3. Электроэнцефалографии (ЭЭГ) применяется для выявления очаговых нарушений биопотенциалов мозга и/или оценки тяжести нарушений деятельности мозга в целом. 4. Рентгенография позволяет выявить вторичные признаки внутричерепной гипертензии и иногда вызванные опухолью локальные изменения костей черепа. Существенного диагностического значения не имеет и в нейроонкологии используется редко. 6. Ультрасонография применяется у детей с незакрытыми родничками. Обеспечивает хорошее качество диагностики, в том числе внутриутробной. Возможности применения лимитированы возрастом больных (обычно до 1 года). 7. Люмбальная пункция. Используется для измерения давления и лабораторного анализа ликвора, но с диагностической целью в нейроонкологии в настоящее время практически не применяется. Следует помнить, что при многих опухолях и повышенном внутричерепном давлении люмбальная пункция может вызвать дислокацию и вклинение мозга и поэтому, без особых показаний, ее лучше не делать. |
ЗАБОЛЕВАНИЯ
Артериальные аневризмы сосудов головного мозга
Артерио-венозные мальформации
Опухоли головного мозга
Гидроцефалия
Аденомы гипофиза
Опухоли спинного мозга
Невралгия тройничного нерва
Аномалия Арнольда-Киари
Поражения периферических нервов
Грыжи межпозвонковых дисков
Нейрофиброматоз
Геморрагический инсульт
Ишемический инсульт
Травматические внутричерепные гематомы
Дефекты костей черепа
Эпилепсия
Болевой синдром
Спастический синдром
Российская нейрохирургия Online
Американская ассоциация нейрохирургов (AANS)
Европейская ассоциация нейрохирургов (EANS)
European Skull Base Society (ESBS)
NEUROSURGIC - is a professional networking site for neurosurgeons of all levels, neurosurgical trainees, and medical students interested in neurosurgery
International Society of Cryosurgery
World Congress of Cryosurgery
American College of Cryosurgery
|
| НЕЙРОХИРУРГИЧЕСКОЕ ОТДЕЛЕНИЕРОССИЙСКОГО НАУЧНОГО ЦЕНТРА ХИРУРГИИ РАМН © 2005 - 2014 | Москва, Погодинская улица, дом 7, 3 этаж | ТЕЛЕФОН ОТДЕЛЕНИЯ НЕЙРОХИРУРГИИ: 8 499 248-11-29НАПИСАТЬ ЭЛЕКТРОННОЕ ПИСЬМО |
